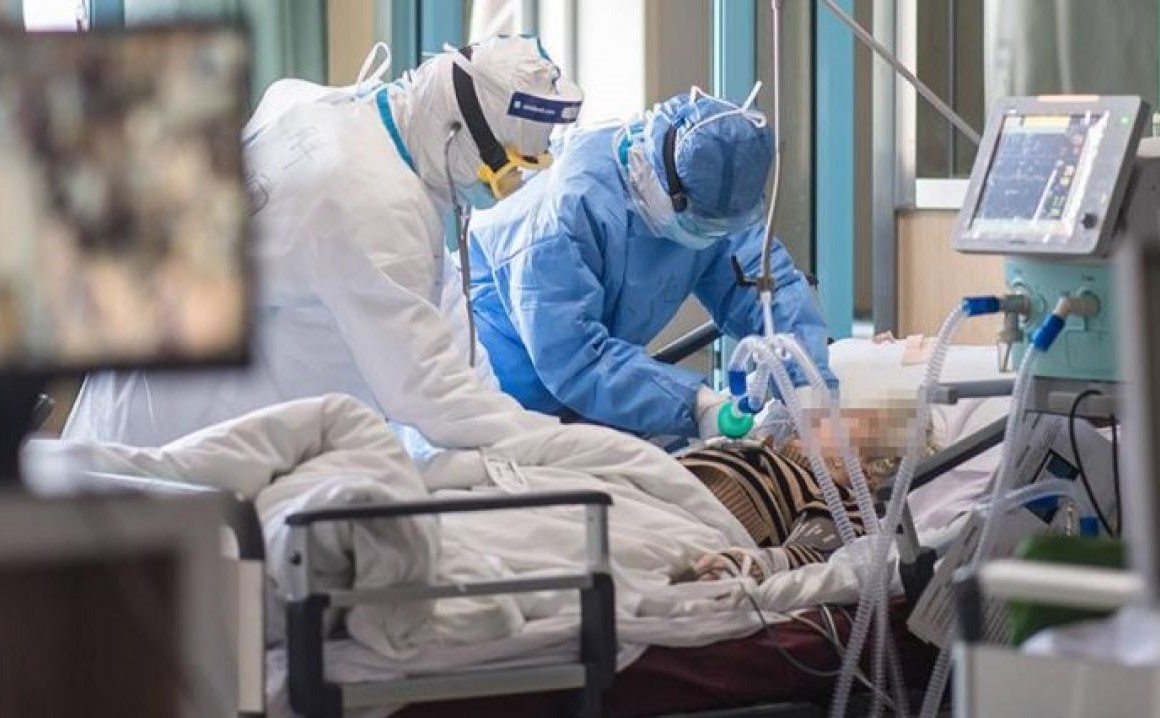
Поки лікарі в США стурбовані пошуком оптимальних схем лікування COVID, їхні російські колеги, особливо поза Москви, змушені допомагати хворим в польових умовах, вирішувати проблеми з пошуком засобів захисту самостійно і вести власну статистику хворих і померлих, не довіряючи офіційним цифрам. The Insider поговорив з реаниматологами з Нью-Йорка і Підмосков’я, перший розповів про методики лікування та ефективності ШВЛ, друга — про те, як доводиться самим купувати маски, використовувати будь-яке доступне кисневе обладнання і очищати хлоркою будівельні окуляри.
Євген Пинелис, реаніматолог, Нью-Йорк (США)
Я досить довго ставився до коронавирусу спокійніше, ніж слід було б, навіть сперечався з іншими лікарями, які були сильно стурбовані. Припускав, що COVID, звичайно, сюди добереться, але це не буде чимось масовим. Але в підсумку виявилося, що цей вірус вражає всіх, хто до нього сприйнятливий. І при тій кількості захворілих і померлих, яке ми спостерігаємо, з ним дуже важко впоратися без сильного навантаження на систему охорони здоров’я. Ближче до кінця лютого стало зрозуміло, що в США теж будуть проблеми. Свою першу важку пацієнтку я діагностував по телефону. Я зателефонував черговому лікарю, щоб дізнатися, до чого бути готовим з ранку, коли прийду на роботу. І коли я почув, що у пацієнтки з певним анамнезом з’явилася дихальна недостатність і незвичайні зміни на КТ, у мене закралася підозра, що це саме пневмонія, викликана COVID-19. Пацієнтку довелося підключити до ШВЛ, через якийсь час, оскільки шансів на одужання у неї не було, родичі прийняли рішення відключити її від вентиляції легенів.
Ця пацієнтка, потрапивши в інтенсивну терапію, була в палаті з кращою ізоляцією, але до цього у неї було багато контактів, у тому числі в будинку престарілих, звідки її привезли. Тоді ми зрозуміли, що там уже має бути безліч інфікованих, і незабаром вони почнуть надходити в лікарні. Буквально через два тижні більше половини нашого відділення інтенсивної терапії було заповнено пацієнтами з коронавірусом. А через три тижні ми відкрили другу реанімацію, а потім і третю. На початковому етапі з’являлися математичні моделі, які передбачали більше ста мільйонів перехворіли і відповідно майже мільйон жертв в США. На щастя, цей сценарій не виправдався. Думаю, що, швидше за все, допоміг саме карантин.
Євген Пинелис, фото Лейли Ердман
Нашою основною проблемою було те, що до цього неможливо було підготуватися. Зазвичай лікарні живуть за розміреного графіком: взимку наплив пацієнтів зростає за рахунок епідемії грипу, влітку – за рахунок травм. На щастя, коронавірус почався тоді, коли епідемія грипу вже йшла на спад. І раптом ми побачили різке вал хворих. Проблема була не тільки в нестачі індивідуальних засобів захисту для медперсоналу: для кожного критичного хворого в реанімації потрібні ліки, підтримуючі препарати, крапельниці, вентилятори і багато іншого. Але оскільки кількість пацієнтів зросла різко і відразу скрізь, звичайні лікарняні постачальники виявилися не готові забезпечити нас потрібною кількістю препаратів і засобів захисту.
Спочатку ми не розуміли, як розвивається хвороба у інфікованих коронавірусом. Дані з Китаю, де епідемія почалася раніше, поступали справно, але деякі прояви хвороби, які ми спостерігали у наших пацієнтів, не були описані в китайських доповідях. І, навпаки, безліч препаратів, які, за відомостями китайських лікарів, повинні були б допомогти хворим, працювали зовсім не так, як ми очікували. У своїй практиці ми не знаходили підтвердження обнадійливим даними з інших джерел.
Природно, зараз всім страшно. Коли незрозуміло, як саме протікає ця інфекція, але вже ясно, що захворіти може будь-яка людина – і захворіти важко! – всі намагаються знайти чудо-таблетку. Але я не вірю, що вона існує. Ми не побачили чудодійного ефекту від гидроксихлорохина в комбінації з антибіотиком азитроміцином, про який говорили французькі лікарі. Один з відомих бельгійських реаніматологів Жан-Луї Вінсент у своєму недавньому інтерв’ю сказав, що наразі немає жодних доказів того, що, просто надаючи підтримуюче лікування, ми не досягнемо тих же результатів. Крім того, за його даними, ця комбінація може бути небезпечна, навіть для в принципі здорових людей: вона може призвести до серйозних ускладнень на серці, у тому числі до летальних аритмій.
Немає жодних доказів того, що, просто надаючи підтримуюче лікування, ми не досягнемо тих результатів
У мене є надія на новий препарат ремдесивир. Але поки я не побачу якісно проведеного дослідження, яке має ось-ось вийти, я теж не повірю, що це панацея. Це дуже неприємно, але ми весь час займаємося пошуками в реальному часі. І поки що, не маючи клінічно перевіреної терапії, яка б перервала каскад змін, що вірус викликає в організмі, ми, на жаль, змушені діяти так: якщо людина погано дихає, ми даємо кисень. Зовсім задихається – підключаємо до ШВЛ.
Але слід розуміти, що ШВЛ – це не жарт. Ми ж не пропонуємо трансплантацію органів всім підряд! ШВЛ – це важка терапія. Досвідчені реаніматологи, дивлячись на людину і на його анамнез, можуть досить швидко визначити, чи зможе пацієнт «пережити» підключення до вентилятора. Може бути, йому доведеться пройти через довгий і болісний процес, який залишить його інвалідом на все життя. Напевно, варто ризикнути, коли чоловікові сорок років. А коли 90, то, може, вже й не варто. Ми поки не вважали, скількох пацієнтів ми змогли зняти з ШВЛ, а скільки – ні. Завідувач відділенням нам сказав: працюйте і робіть те, що потрібно робити, а втрати порахуємо пізніше. І взагалі-то він був прав.
Коли ти сам працюєш з безліччю ковид-хворих, страшенно дратує, коли кажуть: я вилікував сотні пацієнтів певною комбінацією ліків. За той час, що я провів в американській медицині, я звик все аналізувати, піддавати сумніву будь-які медичні дані. У пресі і соцмережах постійно з’являється версія про «зійшли з розуму атоми гемоглобіну». Хтось міркує про те, що ШВЛ проводять неправильно. З’являється ще безліч теорій, ідей і думок. На даний момент СOVID-19 ми, в першу чергу, вважаємо вірусну пневмонію. Це гострий респіраторний дистрес-синдром, який викликається дією вірусу плюс імунною відповіддю на нього організму. Важке ураження легенів – це основна причина смертності у ковид-хворих, хоча у невеликої кількості людей вірус впливає на серце і викликає дуже важкі серцеві проблеми. Ми бачили випадки, коли у відправився від дихальної недостатності пацієнта починалася серцева недостатність. І це часто було останньою краплею в їх важкій боротьбі з вірусом.
Багатьох заспокоювала віра в те, що вірусом хворіють або зовсім літні люди, або ті, у кого є хронічні захворювання. Звичайно, молодим і здоровим легше впоратися з цим вірусом. Але ми бачимо безліч молодих людей, чия сильна імунна система при певних ситуаціях може створювати пацієнтам, що зазнали цієї інфекційної атаці, серйозні проблеми. Адже системні інфекції – це не тільки сам збудник, але ще й імунна система людини, на яку інфекція впливає. Так що, безсумнівно, обидва ці фактори відіграють велику роль. Крім того, ми звернули увагу, що присутня «сімейність» вірусу: він вражає родичів, які навіть не живуть разом і вже тим більше намагалися не спілкуватися під час епідемії. Ми бачили кілька дуже трагічних історій. Наприклад, в Нью-Джерсі померли чотири людини з однієї сім’ї – мама і її троє вже дорослих дітей. Значить, щось в їх відповіді організму на цей вірус було неправильним. А так як це одна сім’я, то висока ймовірність того, що сприйнятливість до вірусу і тяжкість його перебігу може бути обумовлена генетично.
Висока ймовірність, що сприйнятливість до вірусу і тяжкість його перебігу може бути зумовлена генетично
В принципі, те, що відповідь на інфекцію пов’язаний з генетикою, для лікарів не новина. За сприйнятливість до вірусу в організмі відповідає так звана система HAL (людський лейкоцитарний антиген), яка обумовлена генетично. Є різні гени, відповідальні за безліч рецепторів в імунній системі. І ми постійно знаходимо нові імунологічні шляху відповіді організму на зовнішній вплив. Зараз багато центрів, які можуть визначити у кожної людини його набір HAL генів, які являють собою частину імунної відповіді. Я знаю, що американська компанії 23andMe, яка надає таку послугу, збирається допомагати в дослідженнях. Зараз, наскільки я знаю, з цією компанією ведуться переговори про проведення досліджень з метою виявити якісь генетичні асоціації в сприйнятливості і протягом цього вірусу.
Як зрозуміти, коли людина, сидячи вдома, пропускає ту небезпечну межу, після якої лікарі в лікарні його можуть вже не врятувати? У нас зараз немає відповіді на це питання. Ми вже помічали у госпіталізованих пацієнтів, що перехід від середньотяжкого стану до стану, що вимагає миттєвого перекладу в реанімацію, може відбуватися буквально протягом декількох годин, якщо не хвилин. Але, на жаль, неможливо до кожного хворій людині сьогодні приставити лікаря. В ідеалі кожен такий пацієнт повинен мати доступ до телемедицину. Ще до розпалу епідемії я рекомендував пацієнтам набувати оксиметром, невеликий і недорогий апарат. Поки людина сидить вдома, з допомогою оксиметрів він може навчитися розуміти своє тіло: яка у нього частота серцевих скорочень, який рівень кисню в стані спокою і під час руху.
Зараз ми поступово повертаємось у нормальне русло, скорочуємо місця в реанімації, хоча лікарня раніше заповнена набагато більше, ніж зазвичай. За цей час сталося більше смертей, ніж можна запам’ятати імен або осіб. І це дуже важко! Але ми намагаємося зосереджуватися не на смерть, а на тих, хто вижив. Прекрасне відчуття, коли вдається провести пацієнта через цей курс, не підключивши його до ШВЛ. У нас були такі ситуації, коли здавалося, що пацієнтові ось-ось буде потрібен апарат ШВЛ, і в останній момент цього вдавалося уникнути. І, безсумнівно, завжди відчуваєш щастя, коли пацієнту стає краще і його можна зняти з ШВЛ! І таких випадків у нашій практиці теж достатньо.
Особисто для мене найважчий період епідемії – кінець березня – початку квітня. Офіційно пік прийшовся на 8 квітня. Думаю, що це час залишило серйозну травму у багатьох лікарів. Знаю, що багато з них, коли все затихне, збираються звернутися до психологів. Я розмовляв з психологом з Нью-Йоркського університету, який спеціалізується на повоєнних травматичних станах. Він вважає, що нас, лікарів, можна з деякими допущеннями порівняти з людьми, які пережили війну. Цей психолог вже безкоштовно організував групу своїх колег, які готові працювати з медперсоналом, які пройшли через цей жах. Я теж по-своєму пройшов ті фази, через які проходить людина, якій поставили страшний діагноз – через шок, гнів, торг, депресію… І я вже прийняв цю нову реальність, в якій ми тепер живемо.
Росія
Дарина (ім’я змінено), реаніматолог, Московська область
У нас в лікарні розгорнули стаціонар для пацієнтів з пневмонією на 160 ліжок. Ще до початку епідемії була лікарська ВКС, де нашу лікарню попросили забезпечити кількість ліжок, необхідне виходячи з числа жителів міста — 60. Але раптово виявилося, що це буде один з найбільших пульмонологічних стаціонарів в Підмосков’ї. Кілька поверхів повністю переробили для хворих пневмонією. Наша лікарня — свого роду фільтр. До нас привозять хворих на пневмонію з усієї області. Спочатку лікарі швидкої беруть експрес-тест на вірус у пацієнтів, у яких є підозра на COVID. Але такі тести дуже часто дають псевдонегативний результат. Достовірна тільки ПЛР-діагностика, але аналізи приходять з лабораторії тільки через 5-7 днів. Поки діагноз не підтверджений, людина залишається у нас — тобто, люди, у яких вірус в результаті підтвердиться, лежать разом з тими, у кого він не підтвердиться.
Коли приходить чийсь позитивний COVID-тест, якщо вдається домовитися, відправляємо пацієнта в спеціалізовану лікарню, якщо не вдається — лікуємо самі. Зрозуміло, що важкого пацієнта на ШВЛ не завжди можливо кудись перевезти. Кисню не вистачає. Ми відкрили операційну, де є кисневі датчики, призначені для інших цілей, використовуємо їх, щоб хоч якось крутитися. У лікарні у нас три працівників апарату ШВЛ. При цьому головлікар чомусь вперто каже, що їх шість і якщо що — привезуть ще. Ми спочатку намагалися дізнатися, де ж ці міфічні апарати, але потім опустили руки. Головний лікар зустрічається з мером — каже, все добре, все досить. Мер приходив до лікарні — йому кажуть, що все добре. Так що надію ми втратили і вирішуємо свої проблеми самі. У кого виходить купити маски — купують, діляться з колегами.
Засоби захисту — окрема проблема. Їх просто немає. Але коли ми спробували заявити про це, відразу з’явився якийсь ролик, на якому підвал лікарні нібито повний ящиками з усім необхідним. Тільки чомусь у лікарів масок немає. Місцевий підприємець передав нам респіратори і захисні костюми. Ну як захисні — будівельні. Не знаю, де і скільки лежали ці будівельні респіратори, але дихати в них дуже складно. Коли займаєшся важкими хворими, його довго не знімаєш і постійно відчуваєш запах цвілі. Я спочатку не розуміла, чому мене кожен вечір після зміни такий кашель пробирає — а потім усвідомила, що я цієї пилом, яка накопичилася в респіраторі, цілий день дихаю. Але робити нічого — обробляємо їх хлоркою і носимо. Те ж саме з захисними окулярами, які теж будівельні.
Масок немає, працюємо в будівельних респіраторах, у них коли довго працюєш, постійно відчуваєш запах цвілі
Ми поки працюємо як завжди, в плані кількості змін нічого не змінилося. Всі бережуть себе, розуміють відповідальність, що якщо хтось зляже — іншим працювати за нього, замінити ніким. Загалом у лікарні хтось пішов на лікарняний, коли все почалося, хто взяв відпустку. Головлікар відразу дав зрозуміти — я нікого не тримаю. Одна жінка чесно сказала — мені страшно, я звільняюся, у мене онуки малі. Зараз, напевно, поступово починаються випадки зараження — вже хто-то з медсестер зліг з температурою. Терапевтів в стаціонарі у нас троє, одна з них в декреті, і ще є один інфекціоніст. Ось, власне, і все. Тому пневмонію слухають і травматологи, і гінекологи — все. Все оновили старі знання, шанували клінічні рекомендації — і вперед. Лікарів і так не вистачало, а тут ще звідкись взялися 160 ліжок. Ніхто не зрозумів, чому саме в нас і так раптово.
Щодо додаткових грошей — у нас ніхто ні на що не розраховує. Виплати покладаються тим, хто працює в лікарнях, перепрофільованих під COVID. А у нас офіційно просто пульмонологічне відділення, так що ніяких виплат. Ми ж тут ніби повинні тримати кожного з 160 осіб в окремому боксі і потім його з усіма запобіжними заходами перевозити в спеціалізовану лікарню. Але це, звичайно, нереально. Жодних буферних зон для дезінфекції у нас, зрозуміло, немає. Хлоркою тапки побризкали — і йдіть додому.
Буферних зон для дезінфекції у нас, зрозуміло, немає. Хлоркою тапки побризкали — і йдіть додому
Ще багато говорять про окреме житло для медиків. А нам мер сказав — можу запропонувати другий поверх у лікарні, там чиста зона, будь ласка, живіть. Потім заговорили про те, що можна жити у старій міській готелі, навіть з дворазовим харчуванням. Хоча там місць мало. Але в будь-якому випадку всі відмовилися, коли дізналися, де саме пропонують жити. За близьких, звичайно, хвилюєшся. Коли у нас на самому початку був пацієнт, у якого потім підтвердився ковид, ми спілкувалися з ним без масок. Потім самоизолировались від рідних як могли. Є, звичайно, і позитивні моменти. Нещодавно дитячий садок пригостив нас пирогами з капустою, з яблуками. Це було дуже приємно і зворушливо.